СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ФИЗИКО-ХИМИЧЕСКИХ СВОЙСТВ МЕСТНЫХ АНЕСТЕТИКОВ И ОСОБЕННОСТИ ПРИМЕНЕНИЯ В ТЕРПЕВТИЧЕСКОЙ СТОМАТОЛОГИИ
Секция: 4. Медицинские науки

XXIII Студенческая международная заочная научно-практическая конференция «Молодежный научный форум: естественные и медицинские науки»
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ФИЗИКО-ХИМИЧЕСКИХ СВОЙСТВ МЕСТНЫХ АНЕСТЕТИКОВ И ОСОБЕННОСТИ ПРИМЕНЕНИЯ В ТЕРПЕВТИЧЕСКОЙ СТОМАТОЛОГИИ
Актуальность проблемы выявления эффективного местного анестетика обусловлена тем, что адекватное обезболивание является необходимым условием для проведения стоматологических манипуляций. Эффективность обезболивания в равной степени зависит как от выбранного препарата, так и от техники анестезии.
Местная анестезия — это временная потеря болевой чувствительности тканей в месте ее проведения, достигающаяся путем блокады болевых рецепторов и проведения импульсов по чувствительным волокнам. Это основной вид обезболивания на амбулаторном стоматологическом приеме.
Местные анестетики — это группа лекарственных средств, блокирующие образование и распространение импульса по нервному волокну при полном сохранении сознания [3].
Целью работы является выявление наиболее приемлемого анестетика и расчет оптимального количества препарата для инфильтрационной и проводниковых анестезий.
На основе анализа литературы была произведена сравнительная характеристика некоторых физико-химических параметров анестетиков: силы действия, токсичности, константы диссоциации и периода полураспада. Так же рассматривалась длительность действия различных анестетиков при инфильтрационной и проводниковых анестезиях на обеих челюстях; эффективность инфильтрационной анестезии на верхней челюсти в процентах.
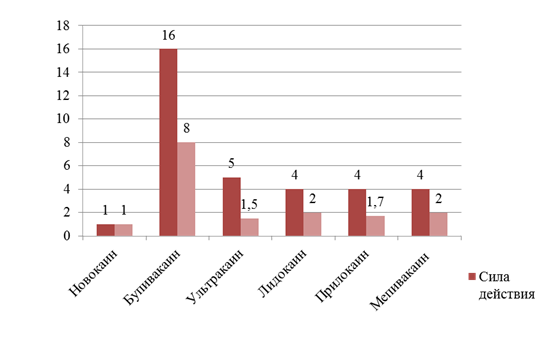
Рисунок 1. Соотношение силы действия и токсичности анестетиков
Наименьшей силой действия и токсичностью обладает новокаин, в связи с чем его применение в современной стоматологии ограничено. Бупивакаин, напротив, имеет наибольшую силу действия и наиболее токсичен в сравнении с остальными анестетиками. Учитывая сильный и длительный анестезирующий эффект, бупивакаин нашел свое применение в челюстно-лицевой хирургии. Оптимальное соотношение данных показателей имеет ультракаин, поэтому широко используется на терапевтическом приеме.
· Значение константы диссоциации и процента связывания с белками.
Константа диссоциации местных анестетиков варьирует от 7,7 до 8,1 [1]: чем ниже рКа препарата, тем выше количество свободного основания, что приводит к сокращению латентного периода. В тканях с низким pH (при наличии воспалительного процесса) количество свободного основания снижено, что приводит к снижению эффективности местного анестетика.

Рисунок 2. Константа диссоциации и процент связывания с белками местных анестетиков
На основе анализа значений константы диссоциации можно сделать вывод о том, что мепивакаин и ультракаин имеют наименьший латентный период, а наименьшей скоростью развития эффекта обладает бупивакаин, что соответствует 25—30 минутам, в сравнении с 5 минутами при введении ультракаина. Приемлемой скоростью развития эффекта обладают новокаин и лидокаин, что соответствует 10—15 минутам. Следует отметить, что ультракаин наиболее эффективный анестетик в условиях снижение pH среды.
Степень связывания с белком так же влияет на эффективность препарата: чем выше процент связывания с белками плазмы, тем ниже токсичность и более длительная продолжительность действия. Ультракаин и бупивакаин имеют наиболее высокую степень связывания с белками плазмы (95 %), поэтому длительность анестезии при применении данных препаратов составляет 3—4 и 4—6 часов соответственно, в сравнении с новокаином (степень связывания 55 %), при применении которого эффект длится до 1 часа. При введении лидокаина и мепивакаина продолжительность действия составляет 1,5—2 часа [1].
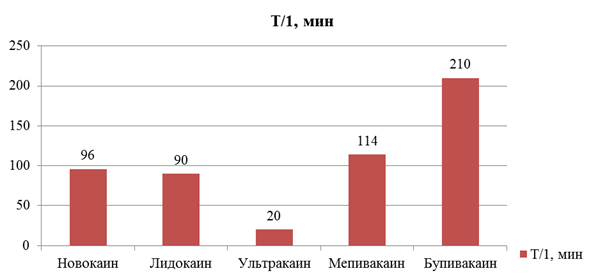
Рисунок 3. Период полураспада
Преимущество ультракаина заключается в высокой скорости метаболизма (период полураспада составляет около 20 минут), в то время как период полураспада остальных представителей амидных и эфирных анестетиков составляет 90 —210 минут.
Местные анестетики имеют различную продолжительность действия, зависящую не только от физико-химических свойств препарата, но и от выбранной техники анестезии.

Рисунок 4. Средняя продолжительность инфильтрационной анестезии (в минутах)

Рисунок 5. Средняя продолжительность проводниковой анестезии (в минутах)
В среднем полное анестезирующее действие на ткани зуба 3 % раствора мепивакаина без вазоконстриктора при инфильтрационной анестезии составляет 20 минут, на мягкие ткани — 90 минут; при проведении проводниковой анестезии продолжительность обезболивания тканей зуба составляет 40 минут, мягких тканей — 180 минут. Средний анестезирующий эффект на ткани зуба 2 % раствора лидокаина с адреналином при инфильтрационной анестезии составляет 60 минут, на мягкие ткани — 170 минут; при проведении проводниковой анестезии продолжительность обезболивания тканей зуба составляет 70 минут, мягких тканей — 180 минут. Анестезирующее действие на ткани зуба 4 % раствора ультракаина с адреналином при инфильтрационной анестезии составляет 70 минут, мягких тканей 170 минут; при проведении проводниковой анестезии продолжительность анестезирующего эффекта на ткани зуба и мягкие ткани составляет 90 минут и 210 минут соответственно [2].
На верхней челюсти, учитывая строение кости, широко применяется инфильтрационная анестезия, эффективность которой зависит от глубины вмешательства.
Таблица 1.
Эффективность инфильтрационной анестезии на верхней челюсти (в процентах)
Вид вмешательства |
2 % р-р лидокаина |
2 % р-р лидокаина с адреналином 1:100 000 |
3 % р-р мепивакаина |
4 % р-р ультракаина с адреналином 1:200 00 |
4 % р-р ультракаина с адреналином 1:100 000 |
Препарирование твердых тканей зуба |
33 |
84 |
41 |
98 |
99 |
Депульпирование зуба |
32 |
83 |
39 |
98 |
99 |
Удаление зуба |
71 |
87 |
80 |
98 |
99 |
Вмешательства на мягких тканях |
90 |
93 |
90 |
99 |
99 |
Таблица 2.
Сравнительная характеристика продолжительности действия местных анестетиков с применением и без применения вазоконстриктора [3]
Местный анестетик |
Концентрация вазоконстриктора |
Средняя продолжительность анестезии, мин |
|
С вазоконстриктором |
Без вазоконстриктора |
||
Лидокаин |
1:100 000 |
120—150 |
30—60 |
Бупивакаин |
1:100 000 |
180—750 |
120—240 |
Мепивакаин |
1:100 000 |
120—360 |
45—90 |
Ультракаин |
1:100 000 |
180—240 |
60—90 |
Физико-химические свойства ультракаина позволяют считать его препаратом выбора для обезболивания тканей в терапевтической стоматологии, так же приемлемо применение данного препарата при воспалительных процессах, заболеваниях печени и почек, у ослабленных больных, беременных и детей.
Практическая часть работы заключалась в анализе 200 амбулаторных карт стоматологических больных за период январь — март 2015 г., взятых в отделении терапевтической стоматологии ГБОУ ВПО «ОрГМУ». Данные были обработаны статистическим методом и был рассчитан оптимальный объем ультракаина для различных техник анестезий на верхней (рассчитан объем для проведения инфильтрационной, резцовой анестезий и анестезии у большого небного отверстия) и нижней (рассчитан объем для проведения инфильтрационной, мандибулярной, торусальной и ментальной анестезий) челюстях.
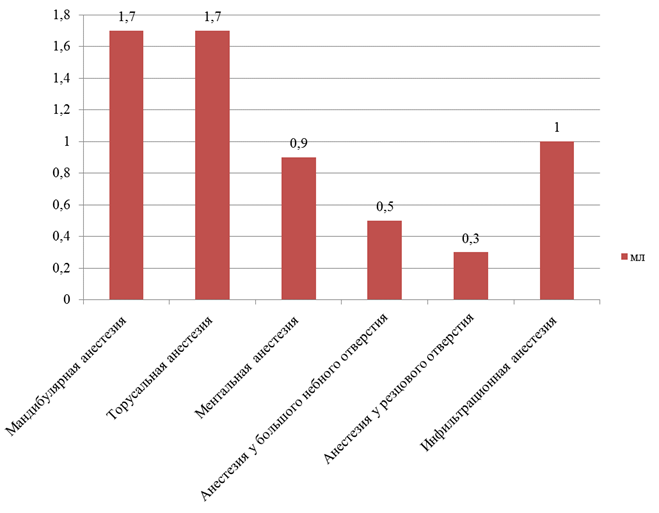
Рисунок 6. Оптимальный объем ультракаина для адекватного обезболивания
При инфильтрационной анестезии обезболивающее действие в большей степени зависит от физико-химических свойств препарата, его объема и концентрации, в то время как при проводниковой анестезии техника введения является более значительным фактором.
Выводы. На сегодняшний день ультракаин является наиболее эффективным препаратом среди местных анестетиков и имеет следующие преимущества:
· быстрое наступление анестезии: инфильтрационная анестезия наступает в течение 30 секунд, проводниковая в течение 3—5 минут;
· достаточная продолжительность действия: инфильтрационная анестезия действует до 2 часов, проводниковая — 3—4 часа. Полная безболезненность при вмешательстве составляет: при проведении инфильтрационной анестезии — 60—90 минут, при проведении проводниковой — 120—150 минут;
· широкий терапевтический диапазон;
· хорошая местная и общая переносимость, в 99,4 % случаев — отсутствие побочных эффектов в виде аллергических реакций; токсические реакции наблюдаются только у 4,3 % пациентов (это вызвано наличием в обезболивающем растворе адреналина и дисульфита натрия) [3];
· быстро метаболизируется;
· объем препарата для достижения адекватного обезболивания на терапевтическом приеме в среднем не превышает 1,7 мл, что соответствует объему одной карпулы.
Список литературы:
1. Белоусов Ю.Б., Моисеев В.С., Лепахин В.К. Клиническая фармакология и фармакотерапия — 2-е изд. испр. и доп. — М.: Универсум паблишинг, 1997. — 531 с.
2. Др. Освальд Гассер, Краткое руководство по местному обезболиванию в стоматологии — 3М, Украина, 2011. — 74 с.
3. Кононенко Ю.Г., Рожко Н.М., Рузин Г.П. Местное обезболивание в амбулаторной стоматологии. — 3-е издание, перераб. и доп. — Москва: — Издательство «Книга плюс», 2004. — 352 с.





